Für eine gute Versorgung und das Recht auf Gesundheit
Zentrale Erkenntnisse
- Die Auseinandersetzung mit den sozialen und strukturellen Ursachen von Krankheit trägt ebenso wesentlich zur Gesundheit von Patient*innen bei wie die medizinische Versorgung selbst.
- Gesundheitsarbeiter*innen können und sollen konkrete Schritte unternehmen, um Solidarität mit ihren Patient*innen und Gemeinschaften zu zeigen. Organisation, gemeinschaftliches Handeln und politische Intervention sind effektive Wege, lokale Gesundheitsprobleme anzugehen.
- Unvollkommene Gesundheitssysteme lassen sich durch kollektive Initiativen wie MPLP teilweise zurückgewinnen: Sie lindern akute Bedürfnisse und schaffen zugleich Grundlagen für gerechtere, zukunftsfähige Gesundheitssysteme.
Ursprünge
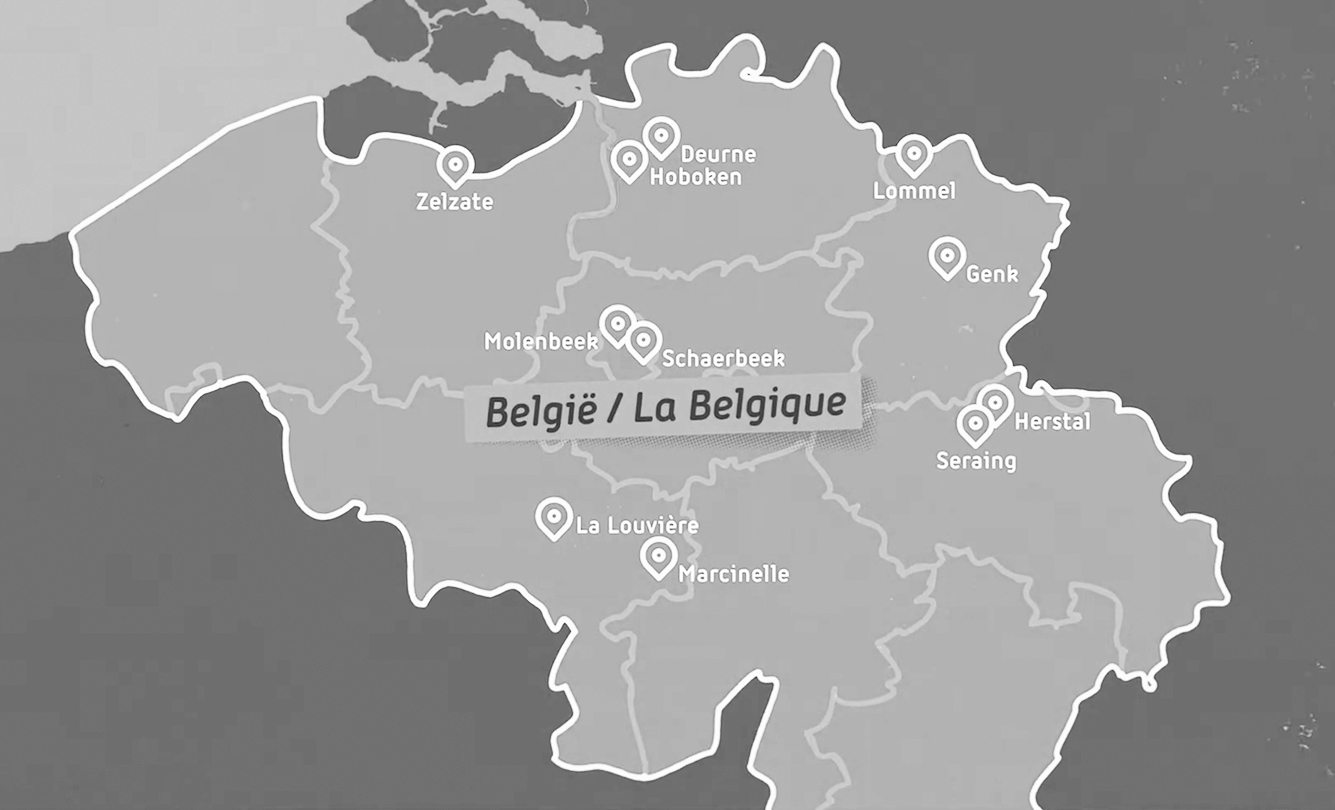
Geneeskunde voor het Volk (GVHV) / Médecine pour le Peuple (MPLP, Medizin für das Volk) ist eine belgische Vereinigung von elf Gesundheitszentren in Arbeiter*innenvierteln auf beiden Seiten der belgischen Sprachgrenze; sie betreuen etwa 25.000 Patient*innen. Zum 50-jährigen Bestehen 2021 betonte MPLP, dass ihre Wurzeln auf die Studierendenbewegung der späten 1960er-Jahre und dann auf die marxistische Arbeiterpartei Belgiens (Partij van de Arbeid van België – PVDA / Parti du Travail de Belgique – PTB) zurückgehen.
Das erste Zentrum wurde 1971 in Antwerpen gegründet, als sich junge Ärzt*innen in Solidarität den streikenden Hafenarbeiter*innen anschlossen. Aus dieser Solidaritätsaktion entstand das Projekt einer Medizin »für das, vom und aus dem Volk«—im Gegensatz zu einer profitorientierten Medizin. Als Verein ist MPLP wirtschaftlich und organisatorisch unabhängig; die Verbindungen zur PTB bleiben jedoch eng. In einem Interview mit der belgischen Zeitschrift Solidair erläutern Janneke Ronse (Landesvorsitzende von MPLP) und Sofie Merckx (Ärztin bei MPLP und Abgeordnete für die PTB) dieses Verhältnis:
»Viele Probleme, mit denen wir konfrontiert sind, lassen sich nicht innerhalb der vier weißen Wände unserer Gesundheitszentren lösen. Wir können sie jedoch in politische Debatten und Aktionen übersetzen. Beispielsweise halten viele Menschen Quarantänemaßnahmen nicht ein, weil diese ihr Einkommen schmälern oder sie ihren Arbeitsplatz riskieren. Als Ärztin oder Pflegende ist es schwer, damit umzugehen. Wird daraus jedoch eine politische Forderung, können wir kollektiv dafür eintreten.«
Dieses erweiterte Gesundheitsverständnis—Gesundheitsprobleme als politische Fragen zu begreifen—bildet das Rückgrat der Vision und Arbeit von MPLP. Im Zentrum stehen drei Prinzipien: Zugänglichkeit, Qualität und Solidarität.

Zugänglichkeit
In der letzten nationalen Erhebung gaben 900.000 Menschen in Belgien an, sich keinen Arztbesuch leisten zu können. Das belgische Gesundheitssystem ist teuer: Patient*innen zahlen etwa 19 % der Gesundheitsausgaben selbst, im Mittel 666 € pro Jahr. Obwohl Belgien eines der reichsten Länder der Welt ist, gehört es innerhalb der EU zu den schlechteren Schülern, wenn es um den Zugang zu medizinischen Leistungen geht.
MPLP will zeigen, dass zugängliche und qualitativ hochwertige Versorgung organisierbar ist. Die belgische Sozialversicherung beruht auf einem Umlagesystem, solidarisch finanziert durch lohnbezogene Abgaben; die nationale Krankenversicherung ist Teil dieses Systems. Belgien hat ein liberales Modell, das heißt: Patient*innen zahlen pro Leistung, die nationale Krankenversicherung erstattet dann rund 75 % der Kosten.
Das belgische Recht lässt jedoch alternative Erstattungsmodelle zu. Auf Basis eines Vertrags zwischen Patient*in und einzelnen oder zusammengeschlossenen Leistungserbringenden zahlt die Krankenkasse dem Gesundheitszentrum monatlich einen Festbetrag—unabhängig von der Inanspruchnahme von Leistungen. Die MPLP-Zentren arbeiten nach diesem Pauschalsystem (Capitation). Die Pauschale für alle eingeschriebenen Patient*innen fließt in einen gemeinsamen Topf, aus dem laufende Kosten und Löhne beglichen werden.
Dieses Modell hat mehrere Vorteile: Patient*innen können Ärzt*innen ohne Zuzahlungen aufsuchen, finanzielle Hürden werden deutlich gesenkt. Zudem ermöglicht das System eine multidisziplinäre, präventive und kurative Arbeitsweise, und das Personal kann sich ganz auf die Versorgungsqualität konzentrieren. Überschüsse werden in Gesundheitsförderung, die Finanzierung von landesweiten Studien von MPLP und in Kampagnen investiert.
Haushaltskürzungen und die Vorherrschaft neoliberaler Politik setzen dieses Finanzierungsmodell jedoch unter Druck. Entscheidungsträger*innen bevorzugen zunehmend leistungsorientierte Finanzierung, mit der Folge steigender Eigenleistungen für Patient*innen. MPLP setzt sich aktiv für den Erhalt und Ausbau des Pauschalsystems ein—u. a. mit der Kampagne »Save our Medical Homes«.
Qualität
MPLP teilt das Gesundheitsverständnis der Weltgesundheitsorganisation und der Allgemeinen Erklärung der Menschenrechte: Gesundheit ist ein Zustand des vollständigen körperlichen, geistigen und sozialen Wohlbefindens und nicht allein die Abwesenheit von Krankheit. Gesundheit als Menschenrecht und die Erreichung des höchstmöglichen Gesundheitsniveaus erfordern das Zusammenspiel vieler gesellschaftlicher und ökonomischer Sektoren zusätzlich zum Gesundheitssektor.
Multidisziplinäre Zusammenarbeit und Wissensaustausch
Die MPLP-Zentren sind längst keine klassischen Hausarztpraxen mehr. Sie haben sich zu vollwertigen, multidisziplinären Zentren weiterentwickelt—eine notwendige Reaktion auf die zunehmende Komplexität der Erkrankungen. Alle Zentren beschäftigen Allgemeinmediziner*innen, Pflegepersonen sowie Empfangs- und Verwaltungsteams. Die meisten verfügen zusätzlich über Psycholog*innen und/oder Sozialarbeiter*innen; einige bieten Ernährungsberatung und Physiotherapie an. Das Team arbeitet auf Augenhöhe, gemeinsame Konsultationen, Briefings sowie medizinische und teaminterne Besprechungen sind Alltag; alle medizinischen Daten werden in einer gemeinsamen elektronischen Akte geführt. Bei der Anmeldung werden Patient*innen über die Arbeitsweise informiert.
Diese integrierten Angebote gewährleisten Nachsorge, Behandlung, Prävention, Beratung und Gesundheitsförderung. Multidisziplinäre Arbeitsgruppen führen Aktivitäten durch zu Schwerpunktthemen (z. B. Diabetes, junge Mütter, chronische Schmerzen, Stress, Schlaf). Bei chronisch kranken Patient*innen streben die Zentren ein dauerhaftes Betreuungsteam an, um Kontinuität, individualisierte Versorgung und ein Vertrauensverhältnis sicherzustellen. MPLP-Mitarbeitende organisieren sich außerdem in lokalen sowie nationalen multidisziplinären Netzwerken.
Prävention
Die COVID-19-Pandemie hat die Bedeutung eines starken öffentlichen Gesundheitssystems klar hervorgehoben. Für wirksame Prävention und die Kontrolle neu auftretender Epidemien sind drei Säulen zentral: eine zentral organisierte Primärversorgung, eine patientenorientierte (nicht leistungsorientierte) Finanzierung und ein national organisierter öffentlicher Gesundheitsdienst (inklusive zuständiger Gesundheitsminister*innen). In den ersten Monaten der Pandemie demonstrierte MPLP die Relevanz dieser Säulen mit einem eigenen Kontaktverfolgungsprojekt und durch gezielte Ansprache besonders vulnerabler älterer Patient*innen.
- Beispiel: Pionierarbeit in der Kontaktverfolgung
Der staatliche Aufbau von Contact Tracing in Belgien verlief zu Beginn der Pandemie schleppend. MPLP startete daher im Frühjahr 2020 in Hoboken ein Pilotprojekt zur Testung, Identifizierung und Isolierung potenzieller COVID-19-Fälle. Über 120 Patient*innen wurden kontaktiert; 89 nahmen teil. Durch dieses proaktive Vorgehen konnten präventive Maßnahmen umgesetzt werden: Information über das Virus, Unterstützung bei Schutzmaßnahmen und Hilfe bei der Isolation. Kontaktverfolgung erfordert beträchtlichen Aufwand, Zeit und vor allem Vertrauen. Aus dem Projekt leitete MPLP Empfehlungen für die Politik ab: Primärversorger*innen kennen ihre Patient*innen am besten—Contact Tracing kann nur in enger Zusammenarbeit mit Primärversorgungszentren erfolgreich sein.
- Beispiel: Präventive Versorgung älterer Menschen in Pandemiezeiten
Bei Ausbruch der Pandemie identifizierten die elf MPLP-Zentren 3.367 ältere Patient*innen anhand der elektronischen Akten und kontaktierten sie telefonisch, um medizinische und soziale Bedarfe zu erfassen. Trotz der dynamischen Umstände blieb das Ziel bestehen, diese Personen proaktiv zu erreichen. Neben großer Dankbarkeit erhielt MPLP wertvolle Informationen über die Bedürfnisse vulnerabler Gruppen: Manche waren ängstlich oder panisch, andere unterschätzten das Risiko; alleinlebende ältere Menschen sahen sich mit multiplen Problemen konfrontiert.
Medizinische Fragen wurden an Ärzt*innen weitergeleitet, soziale Anliegen an die Koordination der Freiwilligen. Mehrere Dutzend Patient*innen erhielten über Wochen oder Monate Unterstützung beim Einkaufen. Eine Patientin schrieb nach einem solchen Anruf: »Ihre Sorge um die Einsamkeit alleinlebender älterer Menschen hat mich sehr berührt. Gerade jetzt ist gute Gesundheitsversorgung wichtiger denn je.«
Solche Initiativen zeigen, wie entscheidend proaktive Prävention im Umgang mit Epidemien ist. Sie ermöglichen das Erreichen von Menschen, die noch nicht ausreichend informiert sind, fördern die Akzeptanz von Schutzmaßnahmen und helfen, zusätzliche Bedarfe zu erkennen—denn Gesundheit umfasst auch psychisches Wohlbefinden und Fähigkeit zur Selbstfürsorge.
Solidarität
Die Mitarbeitenden von MPLP beziehen klar und öffentlich Stellung zu Themen, die ihre Patient*innen und Lebenswelten betreffen, und stellen wissenschaftliches Wissen und gesellschaftliches Engagement in den Dienst der Bevölkerung. Gemeinsam mit Patient*innen, sozialen Organisationen, Krankenkassen und Gewerkschaften verteidigt MPLP das Recht auf ein gesundes Leben—etwa den Zugang zu qualitativ hochwertiger Versorgung und Bildung, gesunde Arbeits‑, Wohn- und Umweltbedingungen sowie soziale Sicherheit. Die Zusammenarbeit mit Gewerkschaften ist für MPLP zentral, da die Errungenschaften der Arbeiterbewegung die Grundlage des belgischen Sozialversicherungssystems bilden.
MPLP versteht ärztliche und pflegerische Tätigkeit als gesellschaftliche Verantwortung, die über die individuelle Behandlung hinausgeht. Mit einem »sozialen Stethoskop« richten die Teams den Blick auf soziale Ursachen von Krankheit. Ziel ist nicht Wohltätigkeit, sondern Solidarität als Handlungsprinzip—Befreiung und Emanzipation stehen im Vordergrund.
Je mehr Menschen verstehen, was in ihrem Körper geschieht, desto resilienter wird ihre Kontrolle im eigenen Heilungsprozess. Und je mehr sie die sozialen, wirtschaftlichen oder ökologischen Ursachen von Krankheit durchschauen, desto eher werden sie kollektiv aktiv, um diese Ursachen anzugehen. MPLP unterstützt diesen Bewusstseinsbildungsprozess individuell und kollektiv, um an der Seite von Patient*innen soziale Kräfte zu bilden, die Ungerechtigkeiten und Fehlerhaftes adressiert. Und das ist empowernd!
- Beispiel: Luftverschmutzung in Antwerpen bekämpfen
Ausgangspunkt war eine Patientin, die in der Praxis nachfragte, ob nähere Informationen zu einem Hinweisschild in ihrer Straße vorlägen. Dieses kündigte an, dass die Beheersmaatschappij Antwerpen Mobiel (BAM) – das für die Verkehrsinfrastruktur in Antwerpen zuständige Unternehmen – den Antwerpener Ring, der die Stadt umschließt, umbauen wolle. Teil des Projekts war der Bau einer Brücke direkt über Wohngebiete hinweg. Damit sollte der verkehrsreichste Verkehrsknotenpunkt Europas weiter ausgebaut werden, der bereits heute quer durch dicht besiedelte Stadtviertel verläuft.
Die Gesundheitsfachkräfte von MPLP hatten bereits zuvor beobachtet, dass viele ihrer Patient*innen unter Atemwegserkrankungen litten und Inhalatoren benötigten. Sie begannen daher, mögliche Ursachen systematisch zu untersuchen. MPLP verglich den Inhalatorgebrauch von Kindern in der ländlichen belgischen Gemeinde Baarle-Hertog mit jenem von Kindern in der Stadt Antwerpen. Die Ergebnisse zeigten eine alarmierende Diskrepanz: In Antwerpen nutzten sechs von zehn Kindern Inhalatoren, in Baarle-Hertog lediglich eines von zehn. Dieses Muster bestätigte die Ergebnisse einer Literaturauswertung durch Forschende, die ähnliche Zusammenhänge auch in anderen Teilen der Welt dokumentiert hatte.
Im Frühjahr 2008 organisierte MPLP gemeinsam mit Ademloos, einem Kollektiv für saubere Luft, eine Demonstration gegen das Projekt. Im Juni desselben Jahres folgte eine noch größere Aktion zusammen mit Schüler*innen einer Schule für Kinder mit Behinderungen, darunter Kinder mit Mukoviszidose. Die Schule befindet sich genau in dem Gebiet, über das die geplante Brücke führen sollte. Die Aktion war äußerst eindrücklich, stieß auf breite Empörung und fand große mediale Aufmerksamkeit. Sie markierte den Beginn eines über zehn Jahre andauernden Widerstands, getragen von Patient*innen, lokalen Organisationen und Anwohner*innen. Dieser umfasste unter anderem Demonstrationen sowie Informationsabende in allen Stadtteilen zu den gesundheitlichen Folgen von Luft- und Lärmbelastung.
Darüber hinaus arbeitete MPLP mit Ademloos und Staten Generaal, einem weiteren zivilgesellschaftlichen Kollektiv, zusammen, um eine Petition für eine Volksbefragung zu dem Projekt zu lancieren. Mehr als 50.000 Menschen unterzeichneten die Petition. Schließlich wurde der Brückenbau über das Wohngebiet abgelehnt, und BAM zog den Bauantrag zurück.
- Beispiel: Der Kampf für bezahlbare Medikamente
2003 bemerkten MPLP-Teams, dass notwendige cholesterinsenkende Medikamente oft nicht erstattet wurden, während andere, nicht indizierte Verschreibungen erstattet wurden. Untersuchungen deckten den starken Einfluss der Pharma-Lobby auf die Gesundheitsministerium-Entscheidungen auf. In Zusammenarbeit mit solidarischen Akteur*innen aus den Krankenkassen prüfte MPLP internationale Modelle, etwa das neuseeländische »Kiwi-Modell«: Eine zentrale Institution koordiniert dort die Medikamentenbeschaffung für das ganze Land und erzielt Preisreduktionen von 50–90 %. Wäre dieses Modell in Belgien eingeführt worden, wären laut Einschätzungen Einsparungen von etwa 1,5 Mrd. € im Sozialversicherungssystem möglich gewesen. Gemeinsam mit anderen Organisationen sammelte MPLP 100.000 Unterschriften. Dr. Dirk van Duppen veröffentlichte 2004 das Buch The Cholesterol War—Why Medicines are so Expensive. Im Mai 2021 bestätigte der belgische Rechnungshof die Vorzüge des Kiwi-Modells als kostengünstiger, transparenter und gesundheitlich sinnvoller Ansatz.
Internationale Solidarität
In den 1970er-Jahren reisten MPLP-Ärzt*innen nach Libanon, um in palästinensischen Flüchtlingslagern medizinische Hilfe zu leisten. Aus solchen Initiativen entstand in Belgien die Organisation Third World Health Aid (Médecine pour le Tiers Monde – M3M), heute Viva Salud. Ziel war und ist die Solidarität mit Organisationen in Lateinamerika, dem Nahen Osten, Asien und Afrika, die Gesundheitsversorgung im Interesse der Bevölkerung organisieren—und zugleich belgischen Fachkräften die Möglichkeit geben, praktisch etwas beizutragen. MPLP und Viva Salud arbeiten weiterhin eng zusammen; es besteht große Solidarität zwischen Gesundheitsarbeiter*innen in Belgien und weltweit.
Vision und Zukunft
2021 feierte MPLP sein 50-jähriges Bestehen; eine neue Generation übernahm die Leitung. Die Online-Feier wurde von vielen Patient*innen und Unterstützer*innen live verfolgt. Die elf Zentren führen ihre Arbeit fort; die verjüngte Führung will nationale Personalstärke ausbauen, um weitere Kampagnen und Projekte zu ermöglichen—denn der Kampf um das Recht auf Gesundheit wird in den kommenden Jahren an Bedeutung gewinnen.
Quelle:
Zum Gesundheitspolitischen Forum hatten wir Sofie Blancke, Ärztin bei den MPLP, eingeladen, die uns von ihrer praktischen medizinischen und politischen Arbeit berichtete. Wir haben einen Text von MPLP von 2022 übersetzt, den sie uns zur Verfügung gestellt hat.
Dieser Text erschien ursprünglich in Englisch in der Broschüre: »Reclaiming Public Health. Experiences and Insights from Europe«, hg. von Leigh Kamore Haynes und Ana Vračar, Juni 2022;
Übersetzung: Manuel Funk